희귀암 질병정보
요약설명
구순암이란
발생부위
입술은 외부에서 구강으로 통하는 입구입니다. 입술은 구륜근(orbicularis oris muscle, 입 둘레근)이라 불리는 근육이 내부에 있고 안쪽 면은 점막, 바깥쪽 면은 피부로 구성되어 있습니다.
정의 및 종류
구순암은 입술에 발생하는 악성 종양을 말합니다. 90% 이상이 아랫입술에서 발생하며 윗입술과 구순 교차(labial commissure, 윗입술과 아랫입술이 만나는 곳) 부위는 드물게 발생합니다. 병리조직 소견으로는 편평세포암(squamous cell carcinoma)이 대다수이며, 이외에 우췌상암(verrucous carcinoma), 방추세포암(spindle cell carcinoma), 기저세포암(basal cell carcinoma), 흑색종 및 타액선 기원의 암종 등이 발생하며 드물게 육종이 발생하기도 합니다.
구순암의 예방
위험요인
구순암의 위험요인으로는 얼굴 부위에 대한 과도한 태양광선 노출, 흡연(특히 파이프 흡연)등을 들 수 있습니다.
예방법
구순암을 예방하기 위해서는 금연을 하고 과도한 태양광선 노출을 피하는 것이 도움이 됩니다.
조기검진
구순암의 검진은 비용이 많이 들지 않고 내시경 없이 전문의사가 임상적으로 입 안을 보고 촉진하는 간단한 방법으로 암의 발견이 가능하기 때문에 발병률이 낮더라도 주기적인 검진이 의미가 있습니다.
구순암의 진단
일반적 증상
초기에는 대부분 무증상의 적색 병소 양상을 보이기 때문에 다른 구강 내 적색병소와 감별이 어렵습니다. 구순암은 대부분 서서히 성장하여 초기에는 주로 궤양이나 압통(압박하면 그 부위에 통증을 느끼는 것) 없이 외방성으로 증식하며, 시간이 지나며 감염이 되는 경우 가끔씩 미세한 출혈을 보이기도 합니다.
진단방법
가장 기본적이며 일반적으로 시행되고 있는 구순암 검사법으로는 시진 및 촉진이 있으며 그 외에 방사선검사, 초음파검사, 전산화단층촬영(CT), 자기공명영상(MRI), 핵의학검사, 상보소화관 내시경, 현미경 검사를 활용하여 진단을 시행합니다.
구순암의 치료
치료방법
구순암의 가장 많은 비율을 차지하는 편평세포암의 주요 치료 방법은 수술입니다. 수술이 불가능하거나 위험성이 있는 경우에는 방사선 치료를 고려하는 경향이 많습니다. 진행된 구순암의 경우는 수술과 방사선, 항암약물 등의 복합치료가 필요할 수 있습니다.
치료의 부작용
수술 후 드물게 감염, 조직의 괴사 등과 함께 발음과 음식물 섭취의 어려움, 얼굴 생김새의 변형, 목과 어깨의 장애, 무기폐와 폐렴이 나타날 수 있습니다. 항암화학요법의 부작용은 구역질, 구토, 식욕감소, 탈모, 설사, 구강 상처, 가벼운 출혈, 쉽게 멍드는 증상, 피로감, 쉽게 숨차는 증상, 점막염, 미각소실, 구강건조증, 감염증 등이 있습니다. 방사선 치료를 받으신 환자분들은 치아 우식이 발생하기 쉬우므로 구강위생 상태를 최상으로 유지하도록 해야 합니다.
재발 및 전이
구순암은 대체로 예후가 좋은 것으로 알려져 있는데 그 이유는 위치의 특성 상 조기에 발견이 가능하고 경부 림프절 전이율이 낮다는데 있습니다. 그러나 경부 림프절 전이가 있는 경우는 전체 생존율이 의미 있게 낮아집니다.
발생부위
입술은 외부에서 구강으로 통하는 입구입니다. 입술은 구륜근(orbicularis oris muscle, 입 둘레근)이라 불리는 근육이 내부에 있고 안쪽 면은 점막, 바깥쪽 면은 피부로 구성되어 있습니다.
구륜근은 윗입술과 아랫입술의 모양을 유지시키는 환형의 근육입니다. 구륜근은 미묘한 발음을 가능하게 하기 위한 입술 가장자리의 미세한 움직임을 담당하고 있습니다. 입술을 수축하고 긴장시키는 작용 외에도 얼굴 중앙부위의 근육이 부착할 수 있는 부착 점을 제공합니다.
점막부위는 협점막(buccal mucosa)과 연결되어 있습니다.
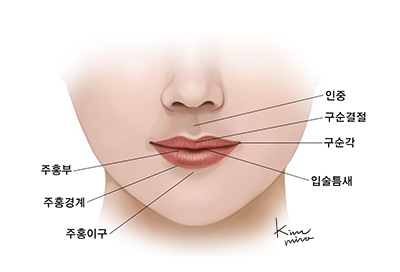
입술의 부위
입술의 붉은 부위를 주홍 혹은 홍순(vermilion)이라 하고 이 부위와 피부가 접하는 부위를 주홍경계(vermilion border)라고 합니다. 주홍이 붉게 보이는 이유는 풍부한 혈관 분포가 얇은 상피 조직을 통해 보이기 때문입니다.
윗입술(upper lip)의 중앙에 밑으로 굽은 부위를 큐피드의 활(cupid’s bow)이라고 하며 여기에서 비교(nasal bridge)까지 움푹 들어간 부분을 인중(philtrum)이라고 합니다. 인중의 직하부 주홍의 중앙에 입술이 도톰해진 부위를 구순 결절(labial tubercle)이라 합니다. 입술과 뺨을 경계 지우는 입술의 끝에서 코의 측면 끝에 이르는 움푹 파인 부위를 비순구(nasolabial groove)라고 하고 윗입술과 아랫입술이 만나는 곳을 구순 접합선 또는 구순 교련 혹은 구순 교차(labial commissure)라고 합니다.
입술로의 혈관 공급은 안면동맥의 순측 가지가 주 공급원입니다. 아랫입술의 운동신경은 안면신경의 하악가지의 지배를 받고 감각신경은 하치조신경의 턱끝 신경(mental nerve)의 지배를 받습니다. 구순 교련의 운동신경은 안면신경의 협측가지이며 윗입술의 감각은 상악신경의 하안와 신경(infraorbital nerve)입니다.
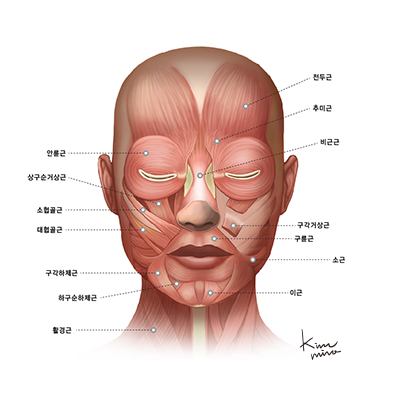
입술의 모양을 유지하는 환형의 근육인 구륜근(orbicularis oris muscle, 입 둘레 근)은 외근(extrinsic fiber)과 내근(intrinsic fiber)으로 구성됩니다. 외근은 다른 안면근으로부터 기시 되는데 협근(buccinators muscle, 볼 근), 구각거상근(levator muscle of the angle of the mouth, 입 꼬리 올림 근), 구각하체근(depressor muscle of the angle of the mouth, 입 꼬리 내림 근), 상구순거상근(levator muscle of the upper lip, 윗입술 올림 근), 대협골근(greater zygomatic muscle), 하구순하체근(depressor muscle of the lower lip, 아랫입술 내림근) 등이 있습니다. 내근은 협근, 구각거상근과 구각하체근 그리고 그 외 근섬유들로부터 기시됩니다. 협근(buccinators muscle, 볼 근)은 구륜근(orbicularis oris muscle, 입 둘레 근)의 심부를 형성하는데 하악골로부터 기시한 근섬유는 윗입술로 주행하고 상악골로부터 기시한 근섬유는 아랫입술로 주행합니다. 중간부위의 근섬유는 구각(입꼬리)에서 교차하고 가장 상단과 하단의 근섬유는 교차 없이 중앙선을 지나 각각 윗입술, 아랫입술로 주행합니다.
구각거상근과 하체근(levator and depressor muscle of the angle of the mouth)은 협근(buccinators muscle, 볼 근)보다 표층에 위치하며 구륜근(orbicularis oris muscle, 입 둘레 근) 외근의 또 다른 층을 형성합니다. 거상근으로부터 기시한 근섬유는 아랫입술로, 하체근으로부터 기시한 근섬유는 윗입술로 주행하며 이 근 섬유들은 입술을 따라 주행하여 중앙선 근처의 피부에 부착됩니다.
[입술의 표면 해부]
[입술 주변의 근육]
정의
구순암은 윗입술 혹은 아랫입술에 발생하는 악성 종양을 말합니다. 백인에서 햇볕에 장기간 노출된 경우에 발생하는 것으로 알려져 있으며 유색인종에서는 비교적 드물게 발생하는 것으로 알려져 있습니다. 구순암이 많이 발생하는 서양의 통계에 따르면 거의 6대1 정도로 남성에서 많으며 어린 나이에서는 드물고 주로 50세 이후에 발생하는 것으로 알려져 있습니다.
일반적증상
초기에는 대부분 무증상의 적색 병소 양상을 보이기 때문에 다른 구강 내 적색병소와 감별이 어렵습니다. 구순암은 대부분 서서히 성장하여 초기에는 주로 궤양이나 압통(압박하면 그 부위에 통증을 느끼는 것) 없이 외방성으로 증식하며, 시간이 지나며 감염이 되는 경우 가끔씩 미세한 출혈을 보이기도 합니다. 편평세포암의 가장 전형적인 증상은 경계부위가 솟아 오른 궤양성의 병변을 보이는 경우이며 때로는 제한된 경계를 보이는 외향성 병변(exsophytic lesion)을 보이기도 합니다.
구순암이 의심되어 진단이 필요한 경우
구순암 진료 지침서에 따르면 다음과 같은 경우에 구순암을 의심해보는 것이 필요하다고 합니다.
- ‐ 3주 이상 호전되지 않는 구강내의 궤양
- ‐ 3주 이상 지속되는 구강내의 부종
- ‐ 구강점막의 적백색 반점
- ‐ 3주 이상 지속되는 연하곤란
- ‐ 6주 이상 지속되는 목소리의 변화
- ‐ 한쪽 코의 지속적인 폐쇄현상 및 분비물 분비
- ‐ 치주질환과는 관계없는 설명할 수 없는 치아의 동요
- ‐ 3주 이상 지속되는 경부위 종물
- ‐ 뇌신경 마비증세
- ‐ 안와(orbit)의 종물
구순암의 경우 대부분 진단이 쉬울 것으로 생각하지만 서서히 성장하고 주위에 백반증과 함께 나타나거나 표층에 딱지(crust)를 형성하거나 종물이 아주 작으면서 궤양을 형성하는 경우, 입술이 완전히 치유되지 않으면서 가피(딱지: scab) 형성이 반복되는 경우에는 진단이 쉽지 않으므로 조직 생검으로 확인해보는 것이 필요합니다.
진단방법
1.진단을 위한 검사
1)시진, 촉진에 의한 검사
(1) 시진
가장 기본적이며 일반적으로 시행되고 있는 구순암 검사법입니다. 구강 및 입술의 이상부위를 특별한 처치 없이 육안으로 보는 방법입니다. 입술은 비교적 다른 장기에 비하여 육안 판별이 가능한 부위로 조기 발견이 가능한 부위입니다. 그러나 초기증례의 양상이 양성종양과 유사한 경우도 종종 있고 같은 조직 병소라 하더라도 부위나 단계별 임상증상이 다르기 때문에 정확한 임상진단을 내리는 것이 쉬운 일만은 아닙니다.
(2) 촉진
통상 시진과 동시에 행해지는 검사법으로 특별한 처치 없이 검사자의 촉감에 의한 검사 방법입니다. 병소를 직접 만져보아 그 경도 및 범위, 주변조직과의 관계 등을 검사하게 됩니다. 경부 림프절의 경우도 영상검사 전 임상적 촉진으로 림프절 전이 유무를 검사합니다.
2) 영상진단법
(1) 일반 방사선 검사
① 파노라마
악골(턱뼈) 변화를 관찰하기 위하여 시행합니다. 간단하면서도 선명하며 세부관찰이 가능합니다. 진행된 구순암의 경우 악골로의 침범도 가능하기 때문에 병소의 침범 여부를 관찰하고 향후 수술, 방사선, 항암약물 치료 전 구강상태 등에 대한 평가를 위해서 기본적으로 시행합니다. 필요한 경우 치근단(이뿌리 단면) 촬영 (periapical view)을 시행하게 됩니다.
② 흉부 단순 X-선 촬영
구순암의 폐 전이에 대한 평가 및 환자의 기본 건강 상태를 평가하기 위하여 시행합니다. 원격전이의 호발 부위인 폐에 대한 평가를 실시하여 병기 및 예후를 예측하고 치료 방향을 설정하는데 기본적 검사입니다. 편평세포암의 경우 원격전이는 폐(83%)가 가장 많고 골격계(31%), 간(6%)의 순서로 호발하는 것으로 알려져 있습니다.
(2) 초음파 검사
① 경부 림프절 초음파 검사
짧은 초음파를 생체 내에 발사하여 그 반사파를 포착, 영상화하는 기법입니다. 구순암 환자의 경부 림프절 전이에 대한 평가를 위하여 시행합니다.
② 상복부 초음파 검사
복부 장기로의 전이 여부 및 환자의 전신 건강에 대한 평가를 위하여 시행합니다. 원격전이가 종종 발견되는 간의 평가 및 기본 건강상태를 평가하여 치료의 방향을 결정하는데 기본적 검사입니다.
(3)전산화 단층촬영(Computed Tomography, CT)
악골(턱뼈) 및 연조직의 진단에 사용합니다. 악성 여부에 대한 영상학적 진단, 침범 범위 및 전이여부 등을 알아보기 위한 검사입니다. 임상적 병기 진단에 자기공명영상(MRI)과 더불어 주로 사용되며 수술 가능여부 및 수술 범위 결정 등에 기본적으로 필요한 검사입니다. 구순암에서 골 침윤을 관찰하는데 유용합니다. 혈관과 림프절의 구분, 종양의 경계부 확인 등을 위하여 조영제를 사용합니다.
(4) 자기공명영상(magnetic resonance imaging, MRI)
전산화 단층촬영법(CT)과 더불어 임상적 병기 결정을 위한 정보를 얻는데 사용합니다. 연조직에 발생한 암종의 경우 자기공명영상(MRI)이 더 선호되고 있어 구순암 환자의 경우 자기공명영상(MRI)이 필수적이며 신경 외막 침윤 등을 관찰하는데도 유용합니다. 촬영 전 구강 내 보철물은 제거하고 촬영하는 것이 상의 왜곡을 막기 위해 필요합니다.
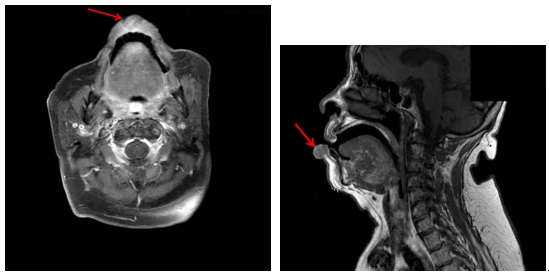
[아랫입술에 발생한 구순암(화살표)의 자기공명영상(MRI) (T1)]
(5) 핵의학 검사법
① 골 스캔(Bone scan)
99mTC를 붙인 인화물을 이용하여 골로 전이된 종양을 찾아내는 방법으로 악성종양의 골 전이는 물론 양성 골질환 검사에도 사용합니다. 구순암 환자에서도 종양의 골 조기 침윤 가능성에 대한 수술 전 평가 및 원격 골 전이 유무에 대한 평가를 위하여 시행하게 됩니다.
② 양전자방출단층촬영(Positron Emission Tomography, PET)
양전자방출단층촬영(PET)은 각 장기의 생화학적, 생리적 반응을 정량화하여 진단, 치료방침설정 등에 활용하는 영상기법으로 양전자의 방출 후 나타나는 광자를 검출기를 통해 검출하는 것을 기본원리로 합니다.
구강점막 등에 발생한 악성 흑색종에 대한 병기 결정에도 도움이 되는 것으로 알려져 있습니다.
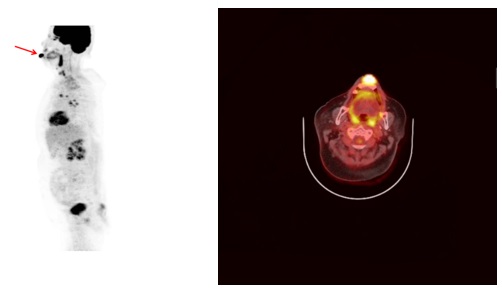
[아랫입술에 발생한 구순암의 양전자방출단층촬영(PET) 영상]
(6) 상부소화관 내시경
통상 구순암을 포함하여 구순암을 가진 환자를 평가할 때는 유사한 병소가 다른 부위에 있을 가능성에 대한 검사를 위하여 상부소화관 내시경을 시행하고 필요 시 광범위한 부위를 내시경으로 검사(panendoscopy)하게 됩니다.
3) 병리 조직학적 검사
병소는 조직의 현미경학적 검사에 의하여 확진 됩니다.
경부 림프절을 가진 환자의 경우는 영상 진단과 더불어 세침흡인세포조직검사를 통하여 조직학적 진단을 시행할 수 있습니다.
진행단계
구순암의 병기 분류
암종의 진행 정도, 크기, 주변 장기로의 전이 여부, 예후의 예측 및 합리적인 치료 방침을 결정하기 위해 병기를 분류하는 것이 중요합니다.
구강암의 병기 분류는 AJCC(American Joint Committee on Cancer) Cancer Staging Manual, Eighth Edition(2018)의 분류에 따르고 있습니다. T는 원발종양의 확산, N은 림프절의 상태, M은 원격전이의 유무를 나타냅니다.
| [병기분류] | |
|---|---|
| T(Tumor)병기 | 원발종양의 크기 및 침범 깊이 |
| TX | 원발종양을 평가할 수 없음 |
| Tis | 상피내암종 Carcinoma in situ |
| T1 | 종양의 크기가 2cm이하이고, 침범 깊이가 5mm 이하 |
| T2 | 종양의 크기가 2cm 이하이고, 침범 깊이가 5mm 초과 또는 종양이 2cm초과 4cm이하이고, 침범 깊이가 10mm이하 |
| T3 | 종양의 크기가 2cm 초과 4cm 이하이면서 침범 깊이가 10mm를 초과하거나 또는 종양이 4cm를 초과하면서 침범 깊이가 10mm 이하인 경우 |
| T4a | 중등도로 진행된 국소 질환 종양이 4cm를 초과하면서 침범 깊이가 10mm를 초과하거나 또는 종양이 인접조직을 침범한 경우(예; 하악 또는 상악의 피질골(뼈), 얼굴의 상악동 또는 피부를 포함) |
| T4b | 매우 진행된 국소 질환- 종양이 저작간극, 익상판(pterygoid plates), 혹은 두개저를 침범하고/하거나 내경동맥(internal carotid artery)을 감싸고 있는 경우 |
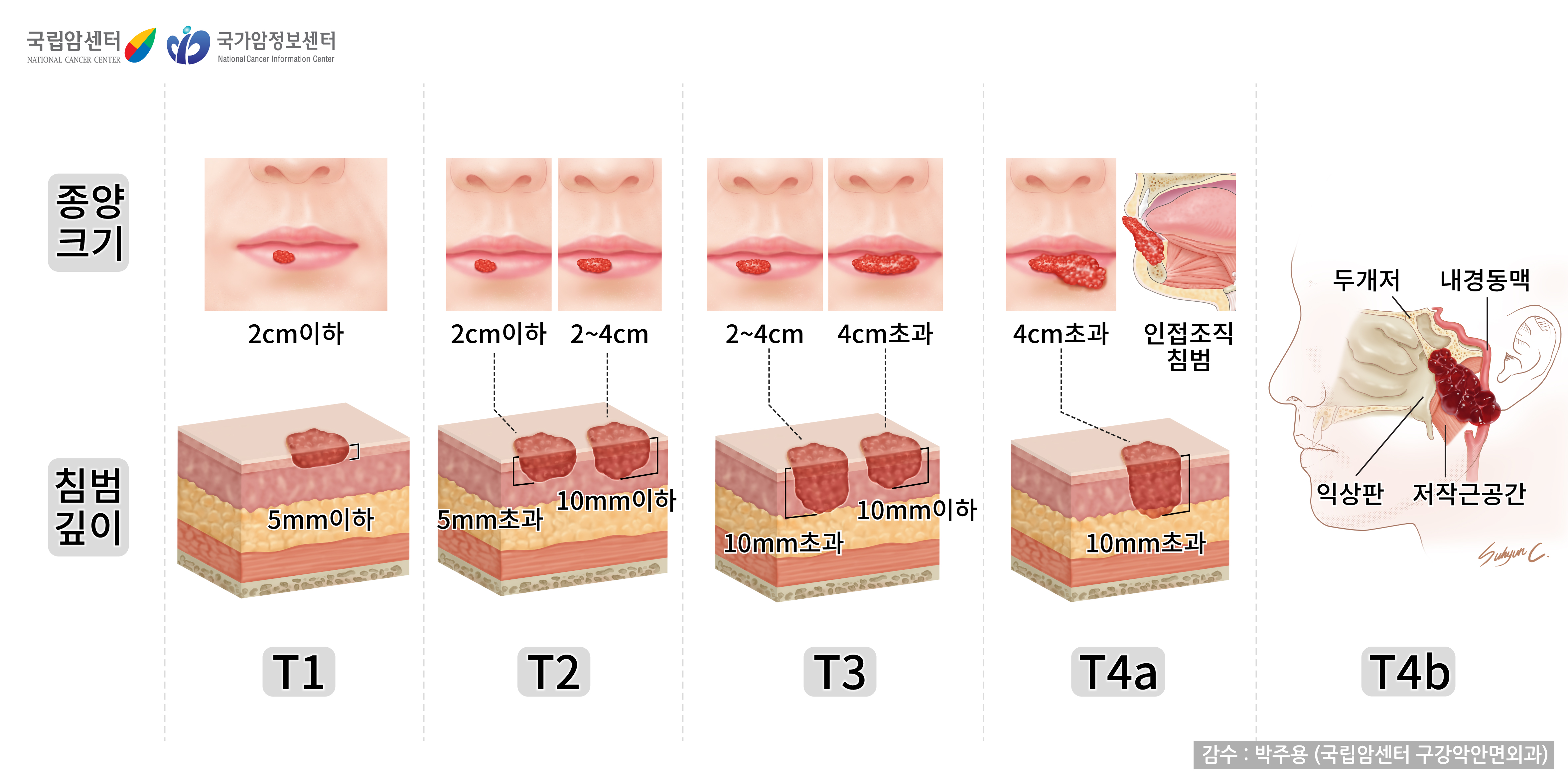
[구순암의 T(Tumor)병기]
| N(Node)병기 | 림프절 (머리와 목 모든 부위에서 동일함) |
|---|---|
| NX | 국소 림프절 전이를 평가할 수 없음 |
| N0 | 국소 림프절 전이가 없음 |
| N1 | 최대 크기가 3cm이하의 한쪽 림프절의 전이가 있고 림프절외 확장(-) |
| N2a | 최대 크기가 3cm이하의 한쪽 림프절의 전이가 있고 림프절외 확장(+) 또는 최대 크기가 3cm 초과 6cm이하의 한쪽 림프절의 전이가 있고 림프절 확장(-) |
| N2b | 최대 크기가 6cm 이하이며 다중 동측의 림프절 전이가 있고 림프절외 확장(-) |
| N2c | 최대 크기가 6cm 이하이며 양측 또는 반대측의 림프절 전이가 있고 림프절외 확장(-) |
| N3a | 최대 크기가 6cm 초과하는 림프절 전이와 림프절외 확장(-) |
| N3b | 최대 크기가 3cm초과의 한쪽 림프절의 전이가 있고 림프절외 확장(+) 또는 다중 동측, 반대측, 양측 림프절 전이가 있으면서 림프절외 확장(+) |
![[구강암의 N(Node)병기]](../res/images/cancer/5_2_4.jpg)
[구강암의 N(Node)병기]
| M(Metastasis)병기 | 원격전이 |
|---|---|
| M0 | 원격전이가 없음 |
| M1 | 원격전이가 있음 |
| 병기 | 종양의 크기와 침범 깊이(T) | 림프절 전이(N) | 원격전이(M) |
|---|---|---|---|
| 1기 | T1 | N0 | M0 |
| 2기 | T2 | N0 | M0 |
| 3기 | T3 | N0 | M0 |
| T1,T2,T3 | N1 | M0 | |
| 4기A | T4a | N0, N1 | M0 |
| T1, T2, T3, T4a | N2 | M0 | |
| 4기B | Any T | N3 | M0 |
| T4b | Any N | M0 | |
| 4기C | Any T | Any N | M1 |
감별진단
광선입술염(actinic cheilitis), 미란성 백반증(leukoplakia), 단순포진(herpes simplex), 각질극세포종 (keratoacanthoma), 각화증(keratosis), 낭종(cysts), 섬유종(fibroma), 혈관종(hemangioma), 화농육아종(pyogenic granuloma), 유두종(papilloma), 양성 혼합 종양(benign mixed tumor), 결핵성 병소, 매독성 병소 및 외상성 궤양 등이 감별진단이 요구되는 질환입니다. 국소마취하의 절개 생검이 이러한 질환들의 구분을 위한 가장 확실하며 유용한 진단방법입니다.
치료방법
개요
구순암의 가장 많은 비율을 차지하는 편평세포암의 주요 치료 방법은 수술입니다. 조기 구순암의 경우 수술과 방사선 치료의 성적이 비슷한 것으로 알려져 있으나 수술의 여러 가지 장점을 들어 수술을 선호하는 경우가 많습니다. 수술이 불가능하거나 위험성이 있는 경우에는 방사선 치료를 고려하는 경향이 많습니다. 경부 림프절 전이는 드물지만 예후에 큰 영향을 미치게 되므로 경부 전이에 대한 진단이 필수적입니다. 구순암 치료의 궁극적인 목적은 다른 구순암과 마찬가지로 최소한의 치료 과정을 통하여 형태 및 기능을 보존하면서 암종을 치료하고 재발 또는 다른 암종의 발현을 막는 것에 있다 하겠습니다.
구순암의 치료방법
구순암의 치료는 대부분의 경우 수술을 먼저 고려하게 됩니다. 조기 구순암의 경우는 수술과 방사선 치료가 비슷한 치료 성공률을 보이고 있으나 많은 경우에 수술이 방사선 치료에 비하여 여러 가지 장점이 있다는 이유를 들어 수술을 선호하는 경향이 있습니다.
수술을 선호하는 이유로는 수술이 빠른 처치와 재활을 가능하게 하고 제거된 조직을 통해 종양에 대한 정확한 평가를 할 수 있으며, 수술 경계(margin)에 대한 정보의 제공으로 진행된 질환에 대해 좀 더 높은 치료율을 얻을 수 있다는 점과 더불어 방사선 치료의 조기 또는 지연 부작용을 방지할 수 있다는 점을 들고 있습니다. 치료율과 기능적인 면에서도 우수하다는 보고도 있는데 이러한 보고들이 수술을 선호하는 경향을 뒷받침하고 있습니다.
방사선 치료는 일반적으로 외부에서 방사선을 조사하는 치료 방법과 더불어 근접방사선치료(brachytherapy)도 사용되고 있습니다. 진행된 구순암의 경우는 수술과 방사선, 항암약물 등의 복합치료가 필요할 수 있습니다. 수술로 구순암을 치료할 때는 종양을 모든 경계 부위에 최소10mm이상의 정상 조직을 포함하여 하나의 덩어리로 완전히 제거(complete en bloc removal)하는 것이 요구됩니다.
크기가 작고 임상적으로 경부 림프절 전이가 의심되지 않는 경우(cT1-2N0M0)에는 예방적으로 경부 림프절절제술을 시행하기보다는 종양을 깨끗하게 제거하고 재건술을 시행한 후 경과를 관찰하거나 예방적으로 방사선 치료를 추가하는 방법을 주장하기도 하는데 그 근거로는 구순암의 경우 경부 림프절 전이되는 비율이 높지 않다는 것을 들고 있습니다. 그러나 다른 연구에 의하면 통상 아랫입술의 경우 초진 시 임상적으로 경부 림프절 전이가 없는 경우가 많으나 2년이내에 경부 림프절 전이가 나타나는 경우가 많았고 경부 림프절 전이가 예후에 미치는 영향이 매우 크므로 임상적으로 경부 림프절 전이가 없는 환자라 하더라도 예방적으로 경부 림프절절제술을 시행하는 것을 추천한다는 보고도 있습니다.
완전하고 깨끗한 종양의 제거 다음으로 중요한 고려 사항이 심미적인 결과입니다. 모든 구순암의 수술에서는 종양의 제거와 함께 재건술이 필요하게 됩니다. 종양의 크기가 작은 경우에는 종양 제거 후 일차봉합(primary closure)이 가능하지만 좀 더 큰 종양의 경우는 결손 부위가 커서 피판(flap)을 이용하여 재건을 하게 됩니다. 결손부의 크기에 따라서 국소 피판(local flap)을 사용하거나 유경 피판(pedicled flap)을 사용하게 되고 크기가 아주 큰 경우에는 유리 피판(free flap)을 사용하게 됩니다. 입술의 재건에 사용되는 몇 가지 방법을 소개하면 다음과 같습니다.
아랫입술에 발생한 악성 종양을 제거하고 재건하는 구순 성형술은 A.D. 25년에 출생한 것으로 알려진 켈수스(Celsus) 시대부터 시술되어 온 것이 알려져 있는데 그는 병소를 V자 모양으로 절제하고 직접 봉합하거나 절제 부위가 큰 경우에는 구각부와 하악골 하연을 따라 절개하여 조직을 당겨오는 방법을 사용하였는데 오늘날에도 이 방법이 이용되고 있습니다.
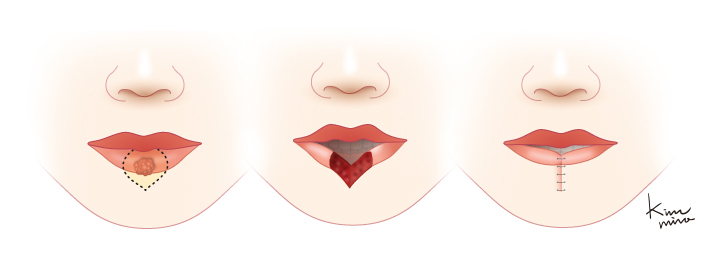
[아랫입술에 발생한 병소의 크기가 크지 않은 경우 절제 후 직접 당겨서 봉합하는 모습]
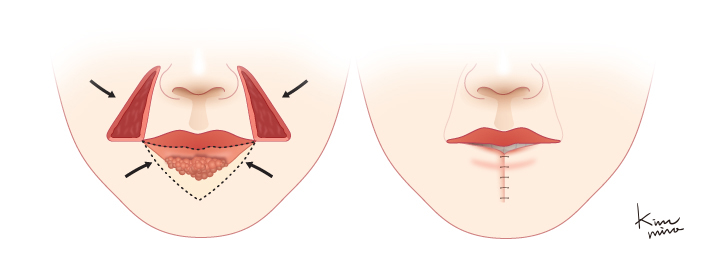
[아랫입술이 거의 대부분 절제된 경우 윗입술을 양 옆에서 삼각형으로 절제해 낸 후 아랫입술을 중앙으로 당겨서 봉합하는 Bernard의 방법]
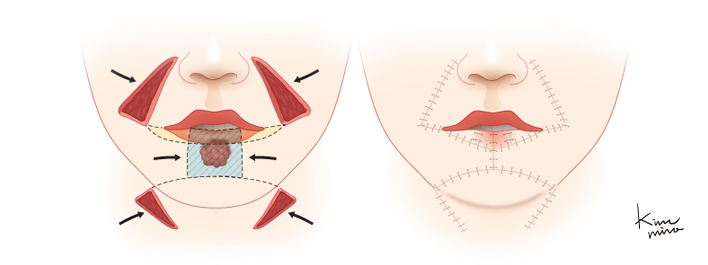
[아랫입술에 사각형 모양의 큰 결손부가 있을 경우 사용하는 Fries의 방법에 의한 재건]
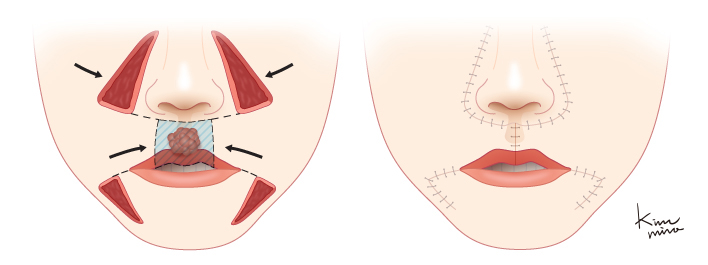
[윗입술에 사각형 모양의 큰 결손부가 있을 때 Fries의 방법으로 재건하는 모습]
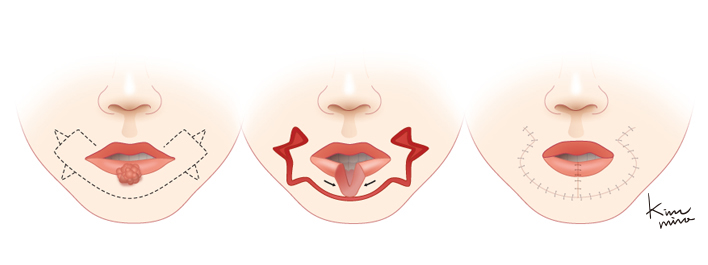
[아랫입술에 광범위한 결손이 발생하였을 때 사용하는 fan-plastic 방법]
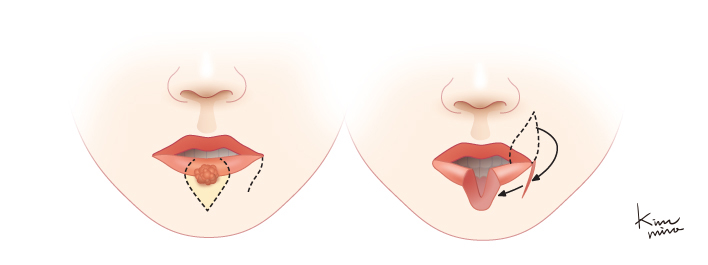
[Estlnader 방법에 의한 재건술]
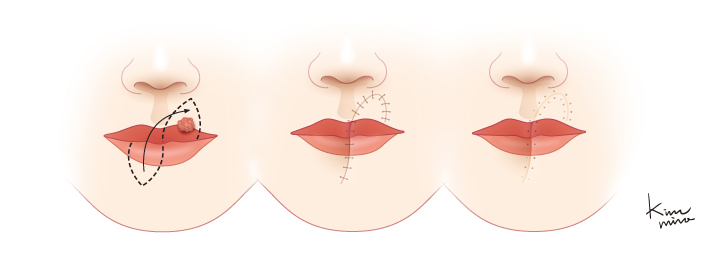
[Abbe 방법에 의한 윗입술 재건 모습]
구순암 수술 전후의 과정
수술 전날의 준비
수술범위에 따라서 준비하는 과정이 약간씩 차이가 있을 수 있습니다.
통상적으로 재건을 위한 피판(flap)의 준비가 필요하지 않은 경우는 수술 전 준비가 다른 수술과 큰 차이가 없습니다. 약을 복용하고 계신 경우 담당 의사와 상의하여 복용 여부를 결정하게 되는데 통상 혈압 약은 수술 당일에도 복용하시게 되고 혈압약과 종종 같이 처방되는 아스피린 종류는 수술 1주일 전부터 복용을 중단하는 경우가 대부분입니다. 이러한 약들은 환자분의 상태에 따라서 복용 중단 시 부작용을 가져올 수 있으므로 담당 의사와 상의 후 결정해야 합니다.
① 금식
전신마취를 해야 하므로 전날 밤 12시(수술 당일 0시)부터 금식을 하시게 됩니다. 이전까지는 일반적인 식사를 하시면 됩니다.
② 이식 및 수술을 위한 털의 제거와 목욕
수술 범위내의 털과 이식부위의 털을 제거하게 됩니다. 경부 림프절 수술을 하는 경우는 귀 주변의 머리털이 수술에 방해가 되는 경우가 종종 있어 감염가능성을 낮추고 수술 후 상처의 드레싱을 쉽게 하기 위하여 귀 주변의 머리카락을 짧게 정리하기도 합니다. 이식하는 피판(flap)에 따라서 특히 유리 피판(free flap)을 사용하게 되는 경우 털이 자라는 경우가 있을 수 있어 수술 전에 이식부위에 대한 제모를 시행하기도 합니다. 최근에는 면도보다는 제모제를 발라 털을 제거하는 경우가 많습니다.
경부 림프절 제거를 같이 하는 경우 수술상처가 목에 생기게 되어 치유 전까지 머리를 감거나 샤워 등의 가벼운 목욕을 하는 것이 어려운 경우가 많습니다. 물을 쓰지 않고 머리를 감을 수 있는 샴푸도 나와 있고 상처치유가 어느 정도 진행되면 수술 부위에 물이 닿지 않도록 하는 자세로 씻을 수 있기는 하지만 수술 후 2주 정도는 수술부위의 안정을 위하여 되도록이면 물을 닿지 않도록 하는 것이 유리할 수 있습니다. 따라서 수술 전날 목욕을 하시는 것도 추천되나 감기에 걸리지 않도록 주의하셔야 합니다.
수술일
구순암 수술은 보통 짧게는 1-2시간에서 수술에 따라서는 길게는 7-8시간 이상 걸릴 수도 있는 수술입니다. 환자의 병의 정도, 수술 범위, 재건수술의 종류 등에 따라서 수술 시간에 차이가 있게 됩니다. 통상 유리 피판(free flap)을 이용한 재건수술을 시행하지 않은 경우는 수술 후에는 회복실로 나오시게 되고, 숨을 잘 쉬게 되면 보통은 1~2시간 내외에 입원실로 돌아오게 됩니다.
유리 피판(free flap)을 이용한 재건술을 같이 시행 받거나 수술 범위가 큰 경우에는 환자분의 상태를 좀 더 면밀히 지켜 볼 수 있는 중환자실에서 1-2일 정도 집중 치료를 받고 병실로 올라오시게 됩니다.
구강내외로 상처가 생기게 되고 수술로 인하여 입의 크기가 줄어들거나 입술의 움직임이 제한되는 경우가 많아 음식물 섭취를 위하여 비위관(콧줄)을 사용하는 경우가 많습니다. 수술의 정도와 치유 경과에 따라서 다르기는 하지만 10일-14일 정도면 비위관(콧줄)을 제거할 수 있습니다. 경우에 따라서는 상처부위가 잘 아물었는지 음식물 섭취 시 폐로 넘어가는 것은 없는지 검사를 시행하여 확인한 후에 제거하기도 합니다.
수술 후의 회복
수술 후 장 운동이 정상화되면 방귀가 나오게 됩니다. 보통은 방귀가 나온 후에 비위관(콧줄)을 통하여 혹은 입으로 바로 물부터 먹기 시작합니다. 수술의 크기에 따라서 바로 입으로 물을 먹고 식사를 할 수도 있고 당분간 비위관을 통해 물과 음식을 드실 수도 있습니다. 봉합사의 제거는 통상 7일 이후에 시행하게 되는데 얼굴 피부의 봉합사는 흉터를 줄이기 위해 좀 더 일찍 제거하는 경우도 있습니다. 상처 부위의 치유가 정상적이고 혈액 검사 등에 이상이 없으면 퇴원을 준비하게 되는데 유리 피판(free flap) 이식을 하지 않은 경우는 수술 후 7~10일 정도, 유리 피판(free flap) 이식을 시행한 경우는 이식한 부위에 따라서 퇴원하기까지 3주 이상의 시간이 필요하기도 합니다.조직 검사 결과의 확인
입술만 절제된 경우는 수술 후 7일 정도 후에, 병소가 진행되어 악골(턱뼈)이 같이 제거된 경우에는 뼈를 처리하는 기간이 있어 10일 정도 후에 수술로 제거한 조직에 대한 자세한 병리조직검사 결과가 나오게 됩니다. 조직검사 결과에 따라 병기가 최종적으로 결정이 됩니다. 이 병기를 근거로 수술 후의 방사선 치료 혹은 방사선-항암동시요법 등의 추가적인 치료 여부를 결정하게 됩니다.
치료의 부작용
암 치료의 부작용은 각 치료를 받는 사람들마다 차이가 있습니다. 같은 치료를 받았다 하더라도 부작용의 유무, 정도, 범위가 각각 다를 수 있습니다. 치료 방법에 따라서도 부작용은 다르게 나타날 수 있습니다.
수술 후의 부작용
입술 절제술 후 드물게 감염, 조직의 괴사 등이 나타날 수 있습니다.
기능적 불편감(발음과 음식물 섭취의 어려움)
수술 중 입술의 제거되는 정도와 재건의 종류에 따라서 입의 크기가 줄어드는 경우가 많습니다. 이에 따라 음식물 섭취에 불편감을 느끼게 되는 경우가 있고 치과 치료 등에서도 입 크기에 따른 불편감이 있을 수 있습니다.
안모의 추형(얼굴 생김새의 보기 흉한 모양)
림프절로 전이가 의심되거나 전이가 있는 경우에는 경부림프절절제술을 같이 시행해야 하는 경우가 종종 있습니다. 이로 인하여 밖에서 볼 수 있는 반흔이 경부에 생기게 됩니다. 입술의 종물을 절제하고 나서 결손부의 크기에 따라 일차봉합을 하는 경우도 있으며 국소 피판(local flap) 혹은 유리피판(free flap) 등을 이용하여 재건하게 됩니다. 일차봉합을 하는 경우에도 봉합 부위에 반흔이 생기게 되며 국소피판을 이용한 경우에는 주변에 절개와 봉합에 따른 반흔이 생기게 됩니다. 유리피판을 이용하는 경우는 결손부가 그만큼 큰 경우로 추형이 더 생길 수 있습니다. 또한 재건에 사용하는 유리피판의 종류에 따라 공여부(이식할 피부조각을 떼어낼 곳)에 그로 인한 반흔이 남게 됩니다.
목과 어깨의 장애
경부 림프절절제술을 시행하게 되면 어깨를 움직이는 근육으로 분포하는 신경(11번째 신경, 부신경) 주변의 림프절을 제거하기 위하여 신경에 자극을 주게 되거나 심하면 신경을 제거하는 경우도 있습니다. 이렇게 되면 부신경이 지배하는 근육의 움직임에 장애가 오고 그 부위에 통증을 유발하기도 합니다. 수술을 받은 목 부위는 다소 딱딱한 느낌이 들게 됩니다.
무기폐와 폐렴
수술 후의 통증으로 인해 숨을 크게 쉬기가 어려워 폐가 짜부러지는 현상을 무기폐라 하는데 그대로 방치하면 호흡곤란과 폐부전증이 올 수도 있고, 폐렴이 생기기 쉽습니다. 이는 전신마취 하에 수술 받으신 분들이 공통적으로 해당되고 주의해야 하는 부작용입니다. 이를 예방하려면 수술 후 심호흡을 하고, 기침을 하여 가래를 뱉어내야 합니다.
항암화학요법 치료 중 및 치료 후의 부작용
항암화학요법의 부작용은 사용한 약물의 종류와 투여방법에 따라 다양하게 나타납니다. 흔한 부작용으로는 구역질, 구토, 식욕감소, 탈모, 설사, 구강 상처 등이 있습니다. 또한 항암화학요법은 백혈구, 적혈구, 혈소판을 생성하는 골수세포를 억제합니다. 따라서 가벼운 출혈, 쉽게 멍드는 증상, 피로감, 쉽게 숨차는 증상이 생길 수 있고, 면역력이 떨어지면 세균감염에 의한 증상이 나타날 수 있습니다. 항암 치료 시 구강 내 나타날 수 있는 합병증으로는 점막염, 미각소실, 구강건조증, 감염증 등이 있습니다.
점막염의 치료를 위해서는 감염원이나 급•만성 자극요소를 없애주어 구강위생상태를 청결하게 유지하고 적절한 국소적 또는 전신적 항염증제 또는 항생제를 투여하고 부드러운 음식과 수분을 공급하고 술, 담배, 탄산음료는 금지하는 것이 좋습니다.
항암약물치료를 하기 전에 감염의 가능성이 있거나 기타 다른 이유로 발치가 필요한 경우는 단순발치의 경우에는 약물치료 시작 5일 정도 전에, 외과적 발치가 필요한 경우에는 약 7일전에 발치를 하는 것이 좋습니다. 발치 시에 날카로운 치조능(잇몸의 솟은 꼭대기 부분)은 삭제하여 완만하게 하는 것이 좋고 되도록 일차봉합을 하기 위해 노력합니다. 혈소판 수치는 50,000/mm2 미만인 경우는 수혈이 필요할 수 있으며 백혈구 수치가 2,000/mm2 미만 혹은 중성구가 1,000/mm2 미만인 경우에는 발치를 연기하는 것이 추천되나 꼭 발치를 해야 하는 경우에는 예방적 항생제를 반드시 투여해야 합니다.
방사선치료 중 및 치료 후의 부작용
방사선 치료 중에는 구강위생의 유지가 가장 중요합니다. 방사선 조사 전의 예방적 치료가 선행 조건입니다. 방사선 치료 전 치과치료의 항목에는 구강위생 교육, 치석제거, 치아 우식(치아경조직의 괴사) 예방, 불소도포 그리고 만성자극이나 감염의 요인을 제거해 주는 것 등이 포함됩니다.
방사선 치료 시 합병증은 급성 합병증과 지연된 합병증으로 나눌 수 있습니다. 급성 합병증으로는 점막염, 피부반응, 탈모(조사야 내 국소적), 미각소실, 구강건조증, 병균감염 등이 있고 지연 합병증으로는 허혈과 섬유화, 연조직 괴사, 개구 장애(입 벌림 장애), 방사선 골 괴사 등이 있습니다.
방사선 치료를 받은 환자분들에게는 치아 우식이 발생하기 쉽습니다. 이를 예방하기 위해서는 환자분들께서 스스로 그 위험성을 인식하여 구강위생 상태를 최상으로 유지하도록 동기 부여가 되야 하며 아울러 전무가 불소도포, 자가 불소도포 등의 시행과 함께 치과 방문 횟수를 늘려 자주 검진을 받아 우식 치아를 조기에 보존 수복하는 것이 중요합니다.
방사선성 골 괴사는 구강 및 경부에 방사선 치료를 받은 환자분들이 발치 혹은 외과적 시술을 악골(턱뼈)에 받는 경우 치유가 정상적으로 일어나지 않고 뼈가 노출된 채로 아물지 않고 괴사되어 가는 것을 말하며 이러한 방사선성 골 괴사를 예방하기 위해서는 예후가 불량할 것으로 예상되는 치아는 방사선 조사 최소 2주전에 발치를 시행하고 발치 시에는 예방적 항생제를 투여하고 외과적 손상을 최소화하는 것이 필요합니다. 구강청결을 유지하는 것이 또한 중요하며 방사선 치료 후 발치가 불가피한 경우에는 고압산소요법 등의 사용을 고려하기도 합니다.
재발 및 전이
구순암은 대체로 예후가 좋은 것으로 알려져 있는데 그 이유는 위치의 특성 상 조기에 발견이 가능하고 경부 림프절 전이율이 낮다는데 있습니다. 그러나 경부 림프절 전이가 있는 경우는 전체 생존율이 의미 있게 낮아지게 되므로 경부 림프절 전이 여부는 예후와 밀접한 관계가 있습니다. 경부 림프절 전이와 연관된 요소에는 이견이 많이 있으나 대체적으로 원발종양의 크기, 조직병리학적 등급, 원발 병소의 위치(아랫입술, 교련 등), 신경주변 침범(perineural invasion), 원발 종양의 두께 등이 거론되고 있습니다. 대체적인 연구 결과는 경부 림프절 전이가 5-20% 정도로 보고되고 있으나 이 보다 훨씬 높다는 연구결과도 보고되고 있습니다.
치료현황
구순암의 치료 결과는 대체적으로 예후가 좋은 것으로 알려져 있습니다. 조기에 발견된 경우(early stage) 5년 생존율이 90% 이상으로 보고되고 있습니다. 치료율도 83-96%까지 보고 되고 있으며 이전에 비하여 점차 개선되고 있는 것으로 보고되고 있습니다. 그러나 지연된 경부 림프절 전이가 있는 경우에는 5년 생존율이 30-70% 정도로 나빠지는 것으로 보고되고 있습니다.
구순암의 예후에 영향을 미치는 요소들은 위에 언급한 것과 같이 원발종양의 크기 및 두께, 조직병리학적 등급, 병소의 위치, 신경주변 침범 여부 등이 거론되고 있습니다.
구순암과 나이와의 연관성을 보면 대체적으로 젊은 환자에서 예후가 좋지 않은 것으로 보고되고 있습니다. 젊은 층에서의 발병률은 낮으나 발병했을 경우에는 예후가 더 좋지 않은 것으로 알려져 있습니다. 젊은 연령의 환자는 대체적으로 이식을 받은 병력과 면역력의 저하와 연관된 경우가 많았다고 보고되고 있습니다.
서양의 경우 남성에서 호발하는 것으로 보고되고 있으며 예후는 보고자에 따라서 여성에서 더 좋지 않았다는 연구결과를 보고하는 경우도 있습니다.
구순암의 추적관찰 계획
의료진이나 병원에 따라서 차이는 있지만 일반적으로 구순암으로 치료를 받은 환자 분들은 치료 후 1년간은 4-8주마다, 치료 후 2년째는 2-4개월 마다, 3년째는 4-6개월 마다, 3년 이후에는 6개월마다 검진하여 5년이 지나면 완치된 것으로 보는 것이 보편적이나 이후에도 1년 주기의 추적관찰이 권유됩니다.
미국 NCCN (National Comprehensive Cancer Network) guideline에서 언급한 두경부암의 추적관찰에 대한 권고를 보면 치료 후 1년간은 1-3개월마다, 2년째에는 2-6개월마다, 3-5년째에는 4-8개월마다, 5년 이후에는 12개월마다 추적 관찰을 하도록 하고 있습니다. 영상검사는 치료 후 6개월 이내에 하도록 권고하고 있으며 증상에 따라 추가 검사 여부를 결정하도록 하고 있습니다. 방사선 치료를 받은 경우는 갑상선에 대한 검사 및 치아에 대한 평가도 권유하고 있으며 발음, 연하 평가와 재활에도 관심을 갖도록 권유하고 있습니다.
이러한 추적관찰은 원발부의 재발여부에 대한 검사, 종양의 전이여부에 대한 검사, 이차 종양의 발현 여부 검사, 치료 후 부작용에 대한 검사 및 추가적인 치료나 기능적, 정신적인 문제로 인하여 의료진의 도움이 필요한지 여부에 대한 판단을 위하여 시행됩니다.
추적관찰 시에는 영상검사, 내시경검사, 임상적 검사, 물리치료, 통증관리, 지지간호 등이 시행됩니다.
영상검사에는 자기공명영상(MRI) 및 전산화단층촬영(CT), 초음파 검사, 일반 흉부 단순 X-선 촬영, 양전자단층촬영(PET) 등이 사용됩니다.
추적관찰 시에는 발음, 의사소통, 식사 및 영양, 목 및 어깨 부위와 관련된 문제, 청력, 저작 등에 대한 문제 목록을 만들어 검사하도록 권유하고 있습니다.
발음은 치료 후 지속적인 언어치료를 시행하고 목 및 어깨 부위의 문제는 적극적인 물리치료를 권유하고 있습니다.

